Alzheimer… comment vivre avec la maladie
La maladie d’Alzheimer touche environ 900.000 personnes en France. Comment prendre en charge cette maladie neurodégénérative ?
![]()
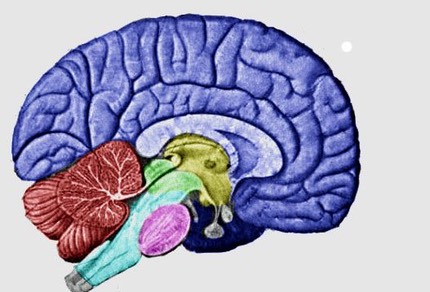
Comprendre la maladie d'Alzheimer
Troubles de la mémoire, difficulté à se repérer dans le temps et dans l'espace, perte progressive du langage et de l'autonomie... les symptômes de la maladie d'Alzheimer sont souvent caractéristiques. Mais que se passe-t-il dans un cerveau touché par cette maladie neurodégénérative ?
Les cellules du cerveau, les neurones, sont organisés en réseau de manière à transmettre l'influx nerveux et les informations dans l'ensemble du corps.
Dans la maladie d'Alzheimer, le tissu cérébral est lésé et le cerveau présente trois particularités :
· une perte de neurones
· la formation de plaques dites amyloïdes, dues à l'accumulation de certaines protéines
· la "déformation" de certaines protéines (les protéines Tau) qui composent la structure interne des neurones.
Toutes ces lésions progressent dans le cerveau année après année. Les structures les plus internes du cerveau, dont l'hippocampe qui est dédié à la mémoire, sont les premières touchées. C'est la raison pour laquelle, généralement, la maladie se manifeste d'abord par des troubles de la mémoire.
Puis, les lésions atteignent d'autres zones du cerveau, qui traitent les informations plus globales, liées à la gestuelle et au langage. Les patients souffrent alors de troubles du langage (aphasie), ne parviennent plus à nommer les objets (agnosie), ne reconnaissent plus les choses, ont des difficultés à coordonner leurs gestes et effectuer des gestes concrets (apraxie). À terme, le cerveau des malades finit par s'atrophier totalement.
Quels traitements contre la maladie d'Alzheimer ?
Actuellement, il n'existe pas de traitement pour guérir la maladie d'Alzheimer. Les seuls traitements disponibles à ce jour visent à réduire les symptômes neurologiques.
Des recherches sont actuellement en cours pour développer des médicaments qui ralentiraient la progression de la maladie. Aux Etats-Unis, en 2021, le premier traitement dirigé contre le mécanisme de la maladie, à savoir la présence de plaques amyloïdes dans le cerveau a été approuvé par les autorités sanitaires. Nommé Aduhelm, ce traitement est produit par l'entreprise pharmaceutique Biogen. Mais son efficacité n'a pas été démontrée à ce jour et ce médicament fait encore débat.
En attendant, d'autres pistes existent pour améliorer la qualité de vie des patients. C'est par exemple le cas des traitements par ultrasons, étudiés pour leur capacité à réduire l'évolution des symptômes. En effet, les ultrasons permettraient aux toxines responsables de la maladie d'Alzheimer d'être évacuées dans la circulation sanguine plutôt que de s'accumuler sur les neurones.
Des activités pour surmonter les difficultés du quotidien
Pour retrouver des gestes oubliés et réveiller des souvenirs, des ateliers sont parfois proposés aux personnes atteintes de maladie d'Alzheimer et à leurs proches aidants. La pratique de la cuisine en couple aidant-aidé en fait partie. Odeurs, goûts, couleurs, sensations et manipulation des aliments aident les malades à travailler leurs gestes, leur mémoire et leur coordination.
L'objectif final est, pour le malade, de retrouver le plaisir et le désir d'exécuter une tâche mais aussi de soulager l'aidant. Pour ce dernier, ces ateliers sont aussi l'occasion de s'évader car soutenir au quotidien un proche souffrant de la maladie d'Alzheimer est souvent épuisant.
En effet, si la maladie d'Alzheimer est très difficile à vivre pour le malade, elle l'est aussi pour ses proches dont le quotidien est bouleversé. Pratiquer des activités ensemble aide à mieux vivre les difficultés de la pathologie.
Source de l’article: https://www.allodocteurs.fr/alzheimer-comment-vivre-avec-la-maladie-32635.html
Le nouveau traitement…
Alzheimer : le nouveau traitement autorisé aux Etats-Unis est-il vraiment efficace ?
Ce traitement est le premier à viser le mécanisme de la maladie, et non ses symptômes. Toutefois, son efficacité réelle fait débat chez les médecins.

Un espoir pour les malades d’Alzheimer : un nouveau traitement contre la maladie vient d’être approuvé le 7 juin par les autorités américaines pour la première fois depuis deux décennies.
Nommé Aduhelm et produit par l'entreprise pharmaceutique Biogen, il s'agit du "premier traitement approuvé contre la maladie d'Alzheimer depuis 2003", a souligné l'Agence américaine des médicaments (FDA) dans un communiqué.
Le coût du produit reviendra à environ 56.000 dollars par an pour un Américain de poids moyen, a annoncé l'entreprise le 7 juin. Son remboursement dépendra de la couverture santé à laquelle chaque patient a souscrit.
A lire aussi : Alzheimer : l'espoir d'une nouvelle piste de prévention ?
Ralentir la maladie
C'est le premier traitement dirigé contre le mécanisme de la maladie même, "la présence de plaques bêta-amyloïdes dans le cerveau", et non seulement les symptômes qu'elle entraîne, explique l'entreprise.
"Nous nous réjouissons de cette décision historique", a réagi l'organisation américaine Alzheimer Association. "C'est le premier médicament approuvé par la FDA qui ralentit le déclin dû à la maladie", a déclaré dans un communiqué son président, Harry Johns.
Comment fonctionne ce traitement ?
Le médicament utilise une molécule, baptisée aducanumab. Il s'agit d'anticorps monoclonaux qui visent à dissoudre les agrégats d'une protéine, la bêta-amyloïde, dont l'accumulation crée des plaques dans les tissus cérébraux des patients. Ce qui entraîne la pathologie d'Alzheimer.
Cette cible est l'une des principales pistes explorées par la recherche contre cette pathologie dégénérative.
Mais les études sur des traitements ont subi ces dernières années revers sur revers, et aucun remède permettant une guérison n'existe à ce jour. C'est pourquoi ce médicament, administré toutes les quatre semaines par intraveineuse, a été vu comme une lueur d'espoir.
Toujours besoin d’autres médicaments
Conformément au grand débat qui agite la communauté scientifique autour de ce traitement, certains experts ont tempéré l'enthousiasme le 7 juin.
"Si je suis heureux que l'aducanumab ait reçu une autorisation, nous devons être clair sur le fait qu'au mieux, ce médicament aura un bénéfice marginal qui aidera uniquement certains patients choisis avec soin", a déclaré John Hardy, professeur en neuroscience au University College de Londres. "Nous aurons besoin de meilleurs médicaments à l'avenir."
Pour la responsable scientifique de la Alzheimer Association, c'est justement ce vers quoi l'autorisation de la FDA va permettre de tendre : "L'histoire a montré qu'une autorisation d'un premier médicament d'une nouvelle catégorie stimulait le secteur, augmentait les investissements dans de nouveaux traitements et encourageait l'innovation", a déclaré Maria Carrillo, citée dans le communiqué de l'organisation.
Une efficacité en question
En novembre, un comité d'expert s'était pourtant prononcé contre une autorisation de ce traitement, jugeant qu'il n'avait pas suffisamment fait preuve de son efficacité. Un avis non contraignant mais dont il est rare que la FDA s'affranchisse.
Le comité avait étudié les données de deux études : un grand essai clinique avait conclu que le médicament des laboratoires Biogen était efficace, tandis qu'un autre avait donné des résultats négatifs.
Mais "la FDA a déterminé qu'il existe des preuves substantielles que l'Aduhelm réduise les plaques bêta-amyloïdes dans le cerveau et que la réduction de ces plaques soit raisonnablement susceptible d'entraîner d'importants bénéfices pour les patients", a-t-elle déclaré. L'Agence a ainsi "conclu que les bénéfices (...) surpassent les risques" de la prise de ce médicament, a-t-elle ajouté.
Une autorisation conditionnelle
La FDA a par ailleurs utilisé une procédure accélérée qui ne confère au produit qu'une autorisation conditionnelle. Cette possibilité n'avait pas été étudiée par le comité.
"La FDA demande à Biogen de conduire des essais cliniques post-autorisation pour vérifier les bénéfiques cliniques du médicament", a ainsi précisé le régulateur américain. "Si le médicament ne fonctionne pas comme prévu, nous pourrons prendre des mesures pour le retirer du marché."
Un besoin « urgent"

Près de 6 millions d'Américains vivent avec Alzheimer, qui constitue la sixième cause de décès aux Etats-Unis. La maladie vole peu à peu la mémoire aux patients atteints, qui lors des dernières phases de la maladie ne peuvent plus effectuer les tâches quotidiennes ou tenir de conversations.
"Le besoin de traitement est urgent", a martelé la FDA. "Je pense que nous avons clairement entendu de la part des patients qu'ils sont prêts à accepter une certaine incertitude pour avoir accès à un médicament qui pourrait produire des effets significatifs", a argumenté lors d'un point presse Peter Stein, responsable au sein de l'Agence.
Article à consulter sur Allodocteurs.fr
Des ultrasons pour traiter Alzheimer
Une équipe parisienne est parvenue, chez la souris, à éliminer les lésions cérébrales grâce à des ultrasons. Une piste prometteuse pour traiter la maladie d'Alzheimer chez l’homme.

Des ultrasons pour traiter Alzheimer ?
Avec 200.000 nouveaux cas par an en France, la maladie d'Alzheimer touche 5% des plus de 65 ans. Si aujourd'hui, il n'existe pas de traitement efficace pour guérir cette maladie, de nombreuses études sont en cours dans le monde entier. L'une des pistes de recherche intéressante est développée à l'hôpital de la Pitié Salpêtrière à Paris. Il s'agit des ultrasons.
Les ultrasons pourraient permettre d'évacuer les plaques de protéines qui s'accumulent dans le cerveau quand on souffre de la maladie d'Alzheimer. Les études préliminaires ont fait leurs preuves chez les souris, et depuis quelques mois le dispositif est en cours d'évaluation chez l'homme.
Des ultrasons pour ouvrir la barrière hémato-encéphalique
Les chercheurs espèrent stopper la progression de la maladie en évacuant les protéines qui s'accumulent dans le cerveau. Mais une barrière les empêche de sortir. Le cerveau est en effet protégé des potentielles infections véhiculées dans le sang par la barrière hémato-encéphalique. Infranchissable, elle entoure les vaisseaux sanguins et sélectionne les molécules qui peuvent entrer et sortir du cerveau. Les protéines responsables la maladie d'Alzheimer restent stockées et s'accumulent entre les neurones.
Après avoir implanté un boîtier dans le crâne de malades, les chercheurs tentent d'ouvrir la barrière hémato-encéphalique grâce aux ultrasons. Pour cela, le neurologue implante une aiguille dans le boîtier. Cette aiguille transmet un courant électrique qui est ensuite transformé en ultrasons. La vibration des ultrasons permettrait de créer temporairement des petites brèches dans la barrière hémato-encéphalique. Pendant quelques heures, grâce à ces ouvertures, les toxines à l'origine de la maladie d'Alzheimer pourraient s'évacuer dans la circulation sanguine. La procédure ne dure que quelques minutes.
Les premiers résultats attendus fin 2019
Après la séance, une IRM du cerveau du patient est réalisée pour évaluer l'efficacité des ultrasons. Les chercheurs constatent également l'absence d'effets indésirables à l'imagerie : pas de nouvel hématome, pas d'oedème dans les régions ciblées par les ultrasons...
Les résultats de cette première phase d'essai clinique sont attendus fin 2019. Ils pourraient représenter un espoir important car aucun traitement à ce jour n'est parvenu à guérir la maladie d'Alzheimer.
Voir aussi sur Allodocteurs.fr
Un test pour détecter 20 ans… avant
Un test pour détecter Alzheimer 20 ans avant les premiers symptômes ?
Une équipe de chercheurs américains présente un test sanguin qui permettrait d’identifier les prémices de la maladie d’Alzheimer, bien avant qu'elle ne se déclare.
« C’est une découverte intéressante pour les futurs essais cliniques de prévention de la maladie d’Alzheimer », estime le Pr Jacques Hugon, neurologue au Centre de Neurologie Cognitive de l’Hôpital Lariboisière à Paris (AP-HP). Le test sanguin présenté dans la revue Neurology par ses confrères américains serait capable d’identifier le tout début des dérèglements qui provoquent cette pathologie.
Une simple prise de sang
Ce test mesure la quantité d’une forme toxique de la protéine amyloïde. Ses dépôts anormaux dans le cerveau sont associés au développement de la maladie d’Alzheimer.
Ainsi « stockée » au niveau des neurones, la protéine devient moins présente dans la circulation sanguine : un taux faible serait donc le signe des prémices de la maladie.
L’équipe de Randall Bateman, de l’Université du Missouri, l’a mesuré sur 158 personnes âgées de plus de 50 ans dont seuls 10 souffraient de troubles cognitifs. En même temps que la prise de sang, ces personnes ont passé un TEP-Scan qui permet de détecter la présence de « plaques amyloïdes » dans le cerveau.
Un test efficace dans 94% des cas
Les chercheurs ont d’abord eu le sentiment d’un échec car les résultats sanguins « inquiétants » n’étaient pas souvent confirmés par le TEP-Scan simultané... mais ce fut presque neuf fois sur dix le cas avec l’examen réalisé quatre ans plus tard ! Autrement dit, le test avait permis de mettre au jour une anomalie bien avant qu’elle ne soit visible par l’imagerie.
Et si elle est associée à l’âge et à la présence d’un marqueur de risque génétique connu, la prise de sang permettrait même de repérer 94% des patients initiant la pathologie.
« Cela pourrait bientôt faciliter la recherche contre la maladie d’Alzheimer », poursuit le Pr Hugon.
Car toute la difficulté est aujourd’hui d’inclure dans les essais thérapeutiques des personnes à des stades précoces, tant que le médicament a une chance d’être efficace, de stopper l'évolution de la maladie.
Jusqu’à présent, la sélection des patients commence forcément par le TEP-Scan, difficile d’accès, et plus tardif dans l’identification de la neurodégénérescence.
"Nous ne devrons pas paniquer les patients concernés"
« Ce type d’examen sera beaucoup moins cher qu’un TEP-Scan, qui coûte au moins 900-1000 euros, explique le neurologue.
Et si la technique mise au point par nos confrères américains pour mesurer cette protéine reste difficile à généraliser, d’autres plus simples sont sur le point d’être validées. »
Ce dosage de protéine pourrait ainsi être opérationnel dès 2020.
Avec à la clé non seulement une simplification du lancement des essais cliniques mais aussi de l’évaluation de l’efficacité des traitements.
Il pourrait même sortir du secteur de la recherche pour arriver dans les centres de diagnostic.
« Nous ne devrons surtout pas paniquer les patients concernés, précise le Pr Hugon, certains, sans que l’on sache pourquoi, peuvent très bien vivre longtemps avec des plaques amyloïdes.
Mais nous essaierons d’augmenter cette probabilité avec les conseils de prévention habituels autour de l’activité physique et du traitement de l’hypertension par exemple. »
Le nouveau test permettra même justement peut-être de mesurer précisément l’efficacité du sport pour réduire son risque de développer la maladie d’Alzheimer.
Poursuivre sur Allodocteur.fr
Un test sanguin pour un diagnostic précoce?
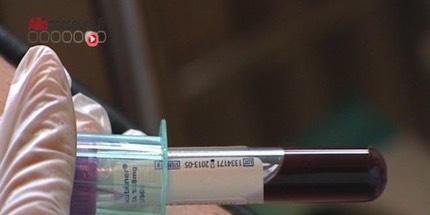
Le diagnostic de la maladie d'Alzheimer pourrait être basé sur un simple test sanguin permettant d'identifier la présence de protéines neuronales.
L'une des raisons pour lesquelles nous n’arrivons pas à trouver un traitement efficace contre la maladie d'Alzheimer est que les traitements débutent trop tard par rapport à l'apparition de la pathologie, selon Mathias Jucker, chercheur au Centre Allemand pour les Maladies Neurodégénératives.
Son groupe de recherche, en collaboration avec l’Université médicale de Washington, propose une nouvelle méthode qui permettrait de diagnostiquer la maladie plusieurs années avant l’apparition des premiers symptômes cognitifs, grâce à un simple test sanguin.
Les résultats de l'étude ont été publiés le 21 janvier dans la revue Nature Medicine.
A la recherche d’un biomarqueur dans le sang
Le principe sur lequel reposent les chercheurs est assez simple. La maladie d'Alzheimer, comme toutes les maladies neurodégénératives, est caractérisée par la mort de neurones. Les restes de ces cellules neuronales vont dans le sang ou ils sont rapidement dégradés. Parmi ces restes il y a une protéine, appelée neurofilament, qui est très résistante et reste en circulation dans le sang sans être détruite.
Les chercheurs se sont demandé si une augmentation de neurofilaments pouvait être identifiée dans le sang des personnes atteintes de la maladie d'Alzheimer et dans ce cas, combien de temps avant l'apparition des premiers symptômes. En effet, la mort neuronale survient environ 15 ans avant le début du déclin cognitif.
Un diagnostic des années avant l'apparition des symptômes
Pour mener cette étude, les chercheurs ont analysé la quantité de neurofilaments dans le sang de 243 personnes porteuses de variations génétiques responsables de la maladie d'Alzheimer à un stade précoce. Il s’agit de personnes qui vont probablement développer une forme rare d’Alzheimer héréditaire et précoce. La quantité de neurofilament a été comparée au taux de protéines dans le sang de personnes non porteuses des mutations.
La quantité de protéines augmente chez les sujets porteurs de mutations et la différence par rapport aux personnes ne présentant pas la mutation est détectable même 16 ans avant le début des premiers symptômes.
Chez les sujets porteurs de mutations, la quantité de protéines augmente avec l'apparition des symptômes et est associée à des modifications de l'anatomie du cerveau. En effet, un taux élevé de protéines correspond à l’amincissement de certaines régions du cortex cérébral.
Un test standard dans la clinique neurologique à l'avenir ?
Le neurofilament neuronal pourrait donc être utilisé comme marqueur biologique de la maladie d’Alzheimer précoce et probablement sporadique - pas héréditaire, la forme plus commune d’Alzheimer- mais aussi d’autres pathologies, telles que la maladie de Huntington et la sclérose en plaques.
Un test pour détecter la présence de protéines dans le sang "pourrait facilement faire partie d'un dépistage dans la clinique neurologique", selon Brian Gordon, l'un des auteurs de l'étude.
En effet, un kit pour détecter la présence de neurofilament est déjà disponible, mais il n’a pas reçu l'approbation de la FDA. Des recherches supplémentaires sont nécessaires pour déterminer à partir de quelle dose le neurofilament est un signe de la maladie.
Poursuivre la lecture sur Allo-Docteur
- Alzheimer… comment vivre avec la maladie
- Le nouveau traitement…
- Des ultrasons pour traiter Alzheimer
- Un test pour détecter 20 ans… avant
- Un test sanguin pour un diagnostic précoce?
- Catégoriser les malades pour mieux les soigner…
- Alzheimer : une maladie virale ?
- Un EHPAD sur youtube
- Les prothèses auditives…
- La méditation, arme potentielle pour préserver le cerveau du vieillissement.
- Les demoiselles de compagnie
- La Musique apaise les personnes atteintes
- De nouvelles mesures pour les patients…
- Ces patients qui font progresser la recherche clinique...
- Un test génétique, prédit l’âge des premiers symptômes
- Des omégas 3 chez des personnes à risque d’Alzheimer
- La méthode Montessori adaptée aux personnes âgées
- Repérer les premiers signes…
- Un air de swing et ça repart...
- La maladie d’Alzheimer, une réaction à une infection?
- Perdre son chromosome Y prédispose-t-il…
- Des mouches pour percer les secrets d'Alzheimer
- Dax accueillera le premier« village Alzheimer»
- Alzheimer: quand s’arrêter de conduire?
- Des médicaments inutiles ??
- Le bonheur plus fort que l’oublie
- Le scandale de l’hormone de croissance...
- Alzheimer: une molécule néfaste passée inaperçue !
- Inutile d’augmenter sa consommation de café pour prévenir Alzheimer
- La musique pour retrouver les souvenirs
- Alzheimer : la moitié des malades n’est pas diagnostiquée
- Troubles cognitifs légers: un déclin plus rapide chez la femme
- Bientôt un « village Alzheimer »...
- Un bébé phoque contre la démence.
- Peut-on diagnostiquer à tort la maladie d’Alzheimer ?
- Hypertension: Quel impact sur notre cerveau ?
- Plan de lutte contre les maladies neuro-dégénératives…
- Quels sont les premiers symptômes...
- Cauchemars répétés...
- L’abus de benzodiazépines…
- Une carence en vitamine D...
- Alzheimer: un gène retarderait la maladie de 4 ans
- Changer son hygiène de vie...
- Alzheimer: vers un diagnostic plus fiable...
- Quand Alzheimer épargne la mémoire
- Alzheimer: vers un diagnostic très précoce?
- La musique adoucit l’Alzheimer
- Et si le DDT était finalement en cause ?
- On sait enfin où naît la maladie d'Alzeimer
- La poésie stimule la mémoire…
- Alzheimer: quelles causes? Quels facteurs de risque?
- Travailler plus longtemps, protégerait de la maladie d'Alzheimer...
- Le cancer protège d'alzheimer et… vice versa
- La tête d'un ver décapité repousse… avec sa mémoire !
- Espoirs déçus…
- Alzheimer: vers un diagnostic de plus en plus précoce ?
- Un vaccin thérapeutique...
- Sommeil perturbé...
- La maladie d'Alzheimer, fait peur…
- Journée mondiale Alzheimer 21/09/12
- Les vrais signaux pour un bon diagnostic...
- Présidentielle : Les réponses des candidats…
- La génétique et la femme
- Visites à domicile "longues" remboursées
- Un essai clinique sous projecteur
- L'anti-cancéreux…sur la souris
- Protéine FKBP52
- Alzheimer: le médecin traitant pilote la prise en charge
- Poupée Thérapeutique Bébé Reborn
- Ce que vous avez besoin de savoir sur l’Alzheimer
- Un rétrécissement du cerveau signe avant-coureur d’Alzheimer
- Utilité des médicaments Alzheimer?
- Maladie d’Alzheimer et neuroleptiques
- 3 ans de plan Alzheimer: bilan
- Médicaments inutiles?
- La démarche à l’étude
- Réforme attendue
- Aluminium et Alzheimer que penser?
- Résultats du sondage dans le train Alzheimer
- Alzheimer et les jeunes!
- Comment communiquer et être en relation?
- Multithérapie pour la MA
- Conduire… encore?
- Alzheimer: Mission information, soutien et conseils...
- Un revers dans la recherche contre Alzheimer
- Prévenir l'Alzheimer avec la vitamine D?
- Le régime anti-Alzheimer
- Les maladies apparentées…